Vous le savez sans doute, la vaccination est un acte de prévention qui permet de se protéger contre certaines maladies infectieuses. Mais saviez-vous que la vaccination est aussi un geste de solidarité, qui contribue à limiter la propagation des virus et des bactéries dans la population ? En France, la vaccination est encadrée par des recommandations officielles, qui définissent les vaccins obligatoires et ceux qui sont conseillés selon votre âge et votre situation. Mais comment savoir quels vaccins faire et à quel moment ? Où se faire vacciner et par qui ? Quels sont les risques et les bénéfices des vaccins ? Et qu’en est-il de la vaccination contre la Covid-19, qui fait l’objet d’une campagne mondiale sans précédent ? Ici, quelques conseils, des réponses à toutes ces questions, et pourquoi il est essentiel de bien suivre vos vaccinations en France.
Les bénéfices des vaccinations pour la santé individuelle et collective
Prévenir les maladies infectieuses graves
Les maladies infectieuses sont causées par des micro-organismes, comme des virus ou des bactéries, qui pénètrent dans l’organisme et le rendent malade. Certaines de ces maladies peuvent avoir des conséquences dramatiques sur la santé, comme la rougeole, la coqueluche, la méningite, le tétanos, la poliomyélite, ou encore la Covid-19. Ces maladies peuvent entraîner des complications graves, comme des pneumonies, des encéphalites, des paralysies, des séquelles neurologiques, ou même la mort.
La vaccination est un moyen de prévention efficace contre ces maladies infectieuses. Elle consiste à introduire dans l’organisme un agent infectieux affaibli ou inactivé, ou une partie de cet agent, appelé antigène. Cet antigène va stimuler le système immunitaire, qui va produire des anticorps spécifiques capables de reconnaître et de neutraliser l’agent infectieux en cas de contact ultérieur. Ainsi, la vaccination permet à l’organisme de se défendre contre la maladie, sans avoir à la subir.
La vaccination permet donc de protéger la santé individuelle, en évitant les risques de complications et de séquelles liés aux maladies infectieuses. Elle permet aussi de réduire la mortalité due à ces maladies, qui sont responsables de millions de décès chaque année dans le monde. Selon l’Organisation mondiale de la santé (OMS), la vaccination permet de sauver 2 à 3 millions de vies par an.
Limiter la propagation des virus et des bactéries
La vaccination a également un bénéfice collectif, car elle contribue à limiter la circulation des agents infectieux dans la population. En effet, une personne vaccinée n’est plus susceptible de transmettre le virus ou la bactérie à son entourage, évitant ainsi à ses proches, et en particulier ceux qui ne sont pas vaccinés, d’être contaminés, de développer la maladie et de disséminer le virus ou la bactérie dans la population générale. La personne vaccinée agit, vis-à-vis du reste de la population, comme une barrière contre l’agent pathogène, en interrompant la chaîne de transmission.
Plus la proportion de personnes vaccinées dans une population est élevée, plus la circulation de l’agent infectieux est réduite. Cela permet de protéger les personnes les plus vulnérables, comme les nourrissons, les personnes âgées, les personnes immunodéprimées, ou celles qui ne peuvent pas être vaccinées pour des raisons médicales. Cela permet aussi de réduire le risque d’épidémies, qui peuvent avoir des conséquences sanitaires, sociales et économiques importantes.
La vaccination permet donc de protéger la santé collective, en évitant la propagation des maladies infectieuses et en préservant le bien-être de la population. Elle permet aussi de contribuer à l’éradication de certaines maladies, comme la variole, qui a disparu dans le monde grâce à la vaccination. La poliomyélite, qui provoque des paralysies irréversibles, est également en voie d’éradication, grâce à la vaccination de plus de 2,5 milliards d’enfants dans le monde.
Les recommandations officielles sur les vaccinations en France
Les vaccinations obligatoires selon l’âge et la situation
En France, la vaccination est encadrée par la loi, qui fixe les conditions d’immunisation et les modalités de contrôle. Depuis 2018, 11 vaccins sont obligatoires pour les enfants nés après le 1er janvier 2018, correspondant à la vaccination contre 11 maladies : la diphtérie, le tétanos, la poliomyélite, la coqueluche, l’haemophilus influenzae B, l’hépatite B, le méningocoque C, le pneumocoque, la rougeole, les oreillons et la rubéole. Ces vaccins doivent être réalisés selon un calendrier précis, qui prévoit des injections à 2, 4, 5, 11 et 12 mois, puis des rappels à 6 ans et entre 11 et 13 ans. Ces vaccins sont indispensables pour protéger les enfants contre des maladies graves, qui peuvent entraîner des complications, des séquelles ou la mort. Ils sont également nécessaires pour éviter la réapparition de ces maladies, qui sont encore présentes dans le monde.
Les enfants nés avant le 1er janvier 2018 restent soumis à l’obligation des 3 vaccins historiques : la diphtérie, le tétanos et la poliomyélite. Les autres vaccins, bien que recommandés de bien suivre leurs vaccinations en France , ne sont pas obligatoires pour eux. Toutefois, ils peuvent bénéficier d’un rattrapage vaccinal, selon les modalités définies par le calendrier des vaccinations.
Les vaccinations obligatoires doivent être justifiées par la présentation d’un carnet de santé, d’un carnet de vaccination ou d’un certificat de vaccination, lors de l’entrée en collectivité des enfants (crèche, école, garderie, colonie de vacances, etc.). En cas de refus ou de négligence des parents, des sanctions pénales sont prévues par la loi.
Parmi les vaccinations en France, la vaccination contre la fièvre jaune est également obligatoire pour les résidents de Guyane française, ainsi que pour les voyageurs se rendant dans certains pays d’Afrique ou d’Amérique du Sud où cette maladie est endémique. Cette vaccination doit être effectuée au moins 10 jours avant le départ, dans un centre de vaccination agréé, et donne lieu à la délivrance d’un certificat international de vaccination ou de prophylaxie.
En milieu professionnel, selon l’activité exercée, certaines vaccinations sont exigées ou recommandées pour les travailleurs exposés à des risques spécifiques, comme la rage, l’hépatite A, la typhoïde, etc. Ces vaccinations sont prises en charge par l’employeur et font l’objet d’un suivi médical régulier.
Les vaccinations recommandées selon les risques et les voyages

En plus des vaccinations obligatoires, il existe des vaccinations en France recommandées, qui visent à protéger les personnes contre d’autres maladies infectieuses, selon leur âge, leur état de santé, leur mode de vie ou leur destination de voyage. Ces vaccinations sont prises en charge par l’Assurance maladie, sous certaines conditions.
Parmi les vaccinations recommandées, on peut citer :
- La vaccination contre la tuberculose, qui est proposée aux enfants à risque élevé de contracter cette maladie, par le vaccin BCG. Ce vaccin est également recommandé aux professionnels de santé et aux personnes exposées à des situations de précarité ou de promiscuité.
- La vaccination contre la grippe saisonnière, qui est recommandée chaque année aux personnes âgées de 65 ans et plus, aux personnes atteintes de certaines maladies chroniques, aux femmes enceintes, aux personnes obèses, aux professionnels de santé et aux personnes en contact avec des personnes à risque. Cette vaccination, une des plus importantes vaccinations en France, est également proposée aux enfants sans comorbidité âgés de 2 à 17 ans, en privilégiant le vaccin administré par voie intranasale.
- La vaccination contre le papillomavirus humain (HPV), qui est recommandée aux filles âgées de 11 à 14 ans, avec un rattrapage possible jusqu’à 19 ans, pour prévenir les infections génitales à HPV et les cancers du col de l’utérus. Cette vaccination est également recommandée aux garçons âgés de 11 à 14 ans, avec un rattrapage possible jusqu’à 19 ans, pour prévenir les infections génitales à HPV et les cancers de l’anus, du pénis, de la bouche et de la gorge.
- La vaccination contre le zona, qui est recommandée aux personnes âgées de 65 à 74 ans révolus, pour prévenir cette maladie douloureuse causée par la réactivation du virus de la varicelle.
- La vaccination contre les infections invasives à pneumocoque, qui est recommandée aux personnes âgées de 65 ans et plus, aux personnes atteintes de certaines maladies chroniques, aux personnes immunodéprimées, aux personnes aspléniques, aux personnes porteuses d’un implant cochléaire et aux fumeurs. Il existe deux types de vaccins contre le pneumocoque : le vaccin conjugué 13-valent (Prevenar 13®) et le vaccin polysaccharidique 23-valent (Pneumo 23®). Le schéma vaccinal dépend de l’âge et de l’état de santé de la personne.
- La vaccination contre les infections invasives à méningocoque, qui est recommandée aux personnes exposées à un risque accru de contracter ces infections, comme les personnes aspléniques, les personnes immunodéprimées, les personnes atteintes de déficit en properdine, les personnes ayant un contact étroit avec un cas de méningite à méningocoque, les voyageurs se rendant dans des zones à risque, etc. Il existe plusieurs types de vaccins contre le méningocoque, selon le sérogroupe visé : le vaccin conjugué A, C, W, Y (Menveo® ou Nimenrix®), le vaccin conjugué C (Neisvac® ou Meningitec®), le vaccin conjugué B (Bexsero®) et le vaccin recombinant B (Trumenba®). Le choix du vaccin et le schéma vaccinal dépendent de l’âge et de la situation de la personne.
- La vaccination contre l’hépatite A, une des vaccinations en France qui est recommandée aux personnes exposées à un risque accru de contracter cette infection, comme les voyageurs se rendant dans des zones à risque, les personnes ayant des pratiques sexuelles à risque, les personnes ayant des antécédents d’hépatite chronique B ou C, les personnes ayant une maladie chronique du foie, les personnes ayant un contact étroit avec un cas d’hépatite A, les personnes travaillant dans des secteurs d’activité exposés, etc. Il existe deux types de vaccins contre l’hépatite A : le vaccin monovalent (Avaxim® ou Havrix®) et le vaccin combiné contre l’hépatite A et B (Twinrix®). Le schéma vaccinal dépend de l’âge et du type de vaccin.
- La vaccination contre la typhoïde, qui est recommandée aux voyageurs se rendant dans des zones à risque, notamment en Afrique, en Asie et en Amérique latine, ainsi qu’aux personnes travaillant dans des laboratoires manipulant la bactérie responsable de la typhoïde. Le vaccin contre la typhoïde (Typhim Vi®) se présente sous forme d’une injection unique, à renouveler tous les 3 ans en cas de nouvelle exposition.
- Le vaccin contre la rage (Rabipur® ou Vaxirab®) est recommandé pour les personnes exposées à un risque élevé de contracter la maladie, comme les voyageurs se rendant dans des zones où la rage est endémique, les professionnels de la santé animale, les vétérinaires, les laborantins ou les personnes en contact étroit avec des animaux potentiellement infectés. Le vaccin se compose de trois injections intramusculaires, administrées à des intervalles de 7 et 21 ou 28 jours. Il confère une protection efficace contre le virus de la rage, qui se transmet principalement par la morsure ou la griffure d’un animal enragé. En cas d’exposition à un animal suspect, il faut nettoyer la plaie avec de l’eau et du savon, consulter un médecin immédiatement et recevoir un traitement post-exposition, qui comprend une dose de rappel du vaccin et éventuellement une injection d’immunoglobulines antirabiques. La rage est une maladie grave et mortelle, qui provoque une encéphalite (inflammation du cerveau) et des symptômes neurologiques tels que la rage, la paralysie, l’hydrophobie (peur de l’eau) ou le coma. Il n’existe pas de traitement spécifique ni de remède contre la rage, c’est pourquoi la prévention par la vaccin est une des vaccinations en France essentielle.
Les modalités pratiques pour se faire vacciner en France
Les lieux et les professionnels de santé habilités à vacciner
- En France, la vaccination contre la COVID-19 est ouverte à toutes les personnes de 5 ans et plus, avec des priorités selon l’âge, les comorbidités, la profession ou le lieu de résidence.
- La vaccination est gratuite et prise en charge à 100 % par l’Assurance maladie.
- Plusieurs types de vaccins sont disponibles en France, selon les recommandations de la Haute Autorité de santé (HAS) et de l’Agence nationale de sécurité du médicament et des produits de santé (ANSM). Il s’agit principalement de vaccins à ARN messager (COMIRNATY et SPIKEVAX), de vaccins à ADN recombinant (VAXZEVRIA et JCOVDEN) et de vaccins protéiques recombinants (NUVAXOVID et VIDPREVTYN BETA).
- Les lieux de vaccination sont variés et accessibles sur tout le territoire. Il s’agit notamment de :
- centres de vaccination dédiés, dont la liste est disponible sur le site sante.fr ou sur la plateforme [Doctolib] ;
- cabinets médicaux, de médecins généralistes, spécialistes ou pédiatres ;
- pharmacies d’officine ;
- cabinets infirmiers ou de sages-femmes ;
- laboratoires de biologie médicale ;
- établissements de santé ;
- centres de protection maternelle et infantile (PMI) ;
- services de santé au travail ;
- centres de vaccination éphémères dans les lieux de vacances ou de loisirs.
- Les professionnels de santé habilités à vacciner sont nombreux et formés à la réalisation de cet acte. Il s’agit notamment de :
- médecins ;
- pharmaciens ;
- infirmiers ou infirmières ;
- sages-femmes ;
- biologistes ;
- étudiants en médecine, pharmacie, maïeutique ou soins infirmiers ;
- aides-soignants, auxiliaires de puériculture, ambulanciers ou sapeurs-pompiers, sous la responsabilité d’un médecin.
Les questions fréquentes sur la sécurité, l’efficacité et les effets secondaires des vaccins
- Les vaccins contre la COVID-19 sont sûrs et efficaces pour prévenir les formes graves de la maladie, réduire le risque d’hospitalisation et de décès, et limiter la transmission du virus.
- Les vaccins ont été évalués dans des essais cliniques rigoureux, impliquant des dizaines de milliers de volontaires, et ont reçu une autorisation de mise sur le marché conditionnelle de la part des autorités sanitaires européennes et françaises, après un examen approfondi des données de sécurité et d’efficacité.
- Les vaccins font l’objet d’une surveillance continue après leur mise sur le marché, afin de détecter et d’analyser d’éventuels effets indésirables rares ou tardifs. Toute personne peut signaler un effet indésirable sur le site du ministère de la santé.
- Les effets indésirables les plus fréquents après la vaccination sont des réactions locales au point d’injection (douleur, rougeur, gonflement) ou des réactions générales (fièvre, fatigue, maux de tête, courbatures, frissons, douleurs articulaires), qui sont généralement bénignes et transitoires. Ils témoignent de la stimulation du système immunitaire par le vaccin.
- Les effets indésirables graves sont très rares et font l’objet d’une prise en charge adaptée. Il s’agit notamment de réactions allergiques sévères (anaphylaxie), de troubles de la coagulation sanguine (thromboses), de myocardites (inflammation du muscle cardiaque) ou de paralysies faciales. Leur survenue doit être mise en balance avec le bénéfice individuel et collectif de la vaccination.
- Les vaccins sont régulièrement adaptés aux variants du virus, qui peuvent affecter leur efficacité. Des doses de rappel sont recommandées pour les personnes les plus à risque de forme grave ou pour renforcer l’immunité collective. Les schémas vaccinaux et les intervalles entre les doses peuvent varier selon les vaccins et les populations cibles.
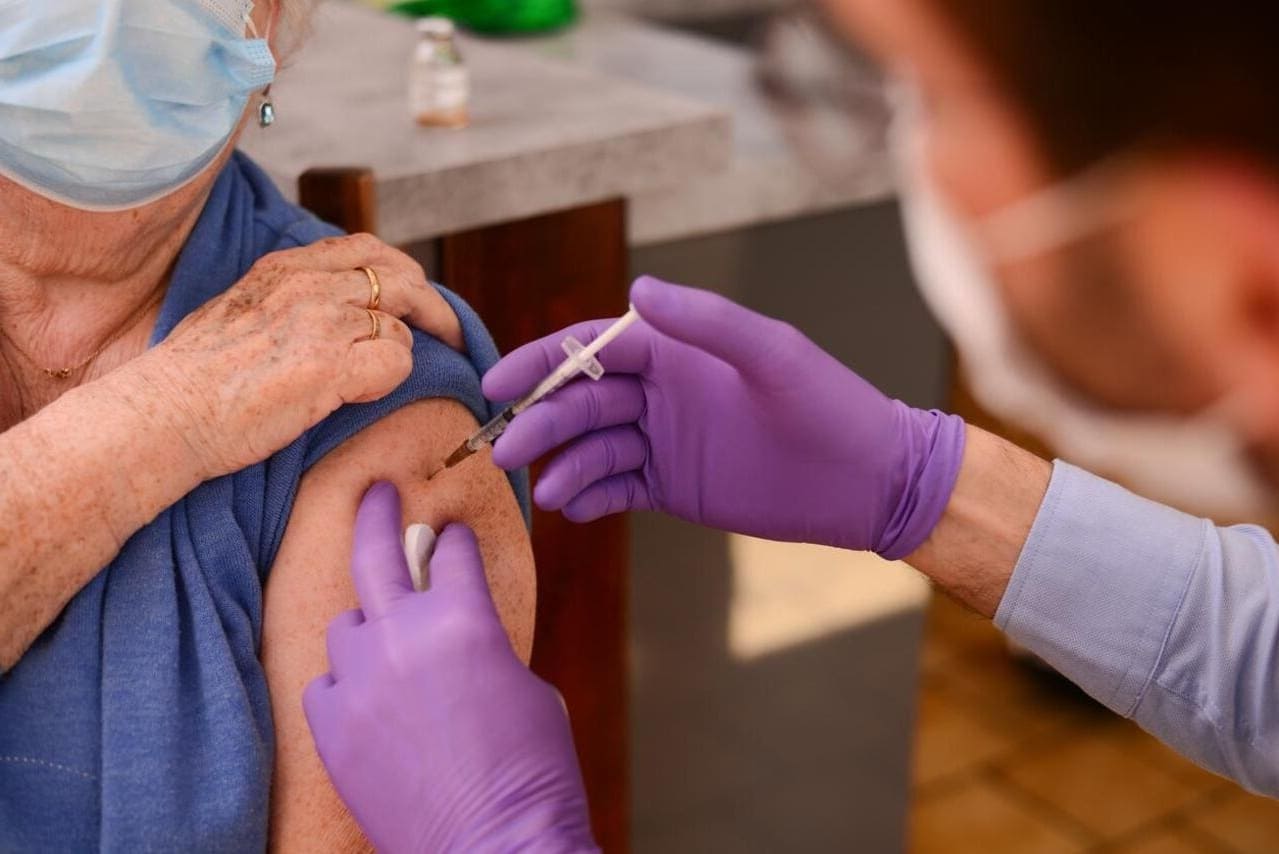
La vaccination contre la Covid-19, un enjeu majeur pour 2023
L’état d’avancement de la campagne de vaccination en France et dans le monde
- La vaccination contre la Covid-19 a commencé fin 2020 dans plusieurs pays, avec des stratégies et des rythmes différents selon les disponibilités des vaccins, les priorités définies, les capacités logistiques et l’adhésion de la population à ses vaccinations en France.
- Selon les données de l’Organisation mondiale de la santé (OMS), plus de 8,7 milliards de doses de vaccins contre la Covid-19 ont été administrées dans le monde au 22 décembre 2023, ce qui représente environ 56 % de la population mondiale ayant reçu au moins une dose.
- Toutefois, la couverture vaccinale reste très inégale selon les régions du monde, avec des disparités importantes entre les pays à revenu élevé et les pays à faible revenu. Par exemple, selon l’OMS, 75 % de la population européenne a reçu au moins une dose de vaccin contre la Covid-19, contre seulement 7 % de la population africaine.
- En France, la campagne de vaccination contre la Covid-19 a débuté le 27 décembre 2020, avec une priorisation des populations les plus vulnérables ou exposées au virus. Au 22 décembre 2023, selon les données de Santé publique France, plus de 53,7 % de la population totale a reçu au moins une dose de vaccin contre la Covid-19, et plus de 42,2 % a un schéma vaccinal complet.
- La France a également participé à la solidarité internationale en matière de vaccination, en contribuant au dispositif COVAX, une initiative mondiale visant à garantir un accès équitable aux vaccins contre la Covid-19 pour les pays à faible et moyen revenu. Au 22 décembre 2023, la France a ainsi partagé plus de 30 millions de doses de vaccins avec plus de 80 pays partenaires.
Les conditions d’accès et les modalités de suivi du vaccin contre la Covid-19
- En France, la vaccination contre la Covid-19 est gratuite et prise en charge à 100 % par l’Assurance maladie. Elle est ouverte à toutes les personnes de 5 ans et plus, sauf contre-indication médicale. Les femmes enceintes peuvent se faire vacciner dès le premier trimestre de grossesse. Les enfants âgés de 6 mois à 4 ans à risque de forme grave ou vivant dans l’entourage d’une personne immunodéprimée peuvent également se faire vacciner.
- Plusieurs types de vaccins sont disponibles en France, selon les recommandations de la Haute Autorité de santé (HAS) et de l’Agence nationale de sécurité du médicament et des produits de santé (ANSM). Il s’agit principalement de vaccins à ARN messager (COMIRNATY et SPIKEVAX), de vaccins à ADN recombinant (VAXZEVRIA et JCOVDEN) et de vaccins protéiques recombinants (NUVAXOVID et VIDPREVTYN BETA).
- Les lieux de vaccination sont variés et accessibles sur tout le territoire qui ont en chargent ces vaccinations en France. Il s’agit notamment de centres de vaccination dédiés, de cabinets médicaux, de pharmacies, de cabinets infirmiers ou de sages-femmes, de laboratoires de biologie médicale, d’établissements de santé, de centres de protection maternelle et infantile (PMI), de services de santé au travail, ou de centres de vaccination éphémères.
- Les professionnels de santé habilités à vacciner sont nombreux et formés à la réalisation de cet acte. Il s’agit notamment de médecins, de pharmaciens, d’infirmiers ou infirmières, de sages-femmes, de biologistes, d’étudiants en médecine, pharmacie, maïeutique ou soins infirmiers, d’aides-soignants, d’auxiliaires de puériculture, d’ambulanciers ou de sapeurs-pompiers, sous la responsabilité d’un médecin.
- Pour assurer le suivi de la vaccination, un outil numérique a été mis à la disposition des acteurs de la vaccination depuis le 4 janvier 2021 : le téléservice « Vaccin Covid ». Créé par l’Assurance Maladie, cet outil permet d’assurer la traçabilité des vaccins et des étapes de la vaccination, de produire des indicateurs de suivi de la couverture vaccinale, d’imprimer un document récapitulatif après chaque injection et une attestation de vaccination certifiée à remettre à la personne vaccinée, et de faciliter la déclaration des effets indésirables éventuels.
- L’attestation de vaccination certifiée est un document officiel qui atteste que le cycle vaccinal contre la Covid-19 est terminé. Elle comporte un QR code qui permet de générer un pass sanitaire, qui peut être demandé pour accéder à certains lieux, établissements ou événements, en France ou à l’étranger. Le pass sanitaire peut également être obtenu par un test négatif de moins de 72 heures ou par un certificat de rétablissement de la Covid-19 de moins de 6 mois.





